REVISTA DE LACTANCIA MATERNA, Vol. 1, 2023
eISSN: 3020-2469
DOI: https://doi.org/10.14201/rlm.30874
ARTÍCULO ORIGINAL
Actitud hacia las dificultades asociadas a la lactancia materna
Attitude towards Breastfeeding difficulties
Estefanía Muñoz Alba1
1 Hospital Clínico San Carlos. Calle Profesor Martín Lagos. 28040 Madrid.  0000-0002-6898-382X
0000-0002-6898-382X
Conflictos de intereses: la autora declara no tener conflicto de intereses.
Autor para correspondencia: Estefanía Muñoz Alba, esmual@live.com
Fecha de envío: 07/11/2022. Fecha de aceptación: 22/06/2023. Fecha de publicación: .
|
Palabras clave: lactancia materna; actitud; factores de riesgo |
RESUMEN Introducción. A pesar de las recomendaciones promulgadas por la Organización Mundial de la Salud, las tasas globales de prevalencia de lactancia materna son bajas. La actitud y el afrontamiento de la madre hacia diversos factores físicos, sociales y emocionales pueden condicionar la duración de la lactancia. El objetivo de este trabajo es conocer qué factores son críticos a la hora de afrontar con éxito la lactancia, mediante la creación de una escala de actitudes hacia algunas de las dificultades asociadas a la lactancia materna. Material y métodos. Se elaboró un cuestionario basado en comparaciones binarias con siete factores: cansancio, regreso al trabajo, percepción de baja producción de leche, amamantar en público, necesitar asesoramiento o ayuda, dolor asociado a problemas físicos y baja autoeficacia para la conducta de amamantar. Se seleccionaron, por muestreo consecutivo, 30 mujeres en el tercer trimestre de gestación, de las que 22 cumplimentaron correctamente el cuestionario. Finalmente, se llevó a cabo el análisis de datos mediante el método de Thurstone. Resultados. Se obtuvo una escala de actitud, en la que constan de mayor a menor importancia los factores: dolor físico (Z = 0,561), sentido de autoeficacia (Z = 0,44), regreso al trabajo (Z = 0,105), percepción de baja producción de leche (Z = -0,07), necesidad de ayuda (Z = -0,07), cansancio (Z = -0,17) y amamantamiento en público (Z = -1,13). Conclusiones. El dolor y la autoeficacia son las dos principales dificultades que pueden dificultar la práctica de la lactancia materna. El apoyo adecuado puede permitir a las madres un mejor afrontamiento del dolor y la transmisión de confianza en la práctica de la lactancia materna. |
|
Key words: Breastfeeding; attitude; risk factors |
ABSTRACT Introduction. Despite the recommendations promulgated by the World Health Organization, prevalence breastfeeding rates are low. Coping with physical, social and emotional breastfeeding factors can stop breastfeeding. The objective of this work is to create a scale of attitudes towards breastfeeding difficulties. Material and methods. A questionnaire based on binary comparisons was conducted. The following seven risk factors for stopping breastfeeding were chosen: tiredness, return to work, perception of low milk production, breastfeeding in public, needing advice or help, pain associated with physical problems, and low self-efficacy for breastfeeding behavior. Thirty pregnancy women in the third trimester were selected by consecutive sampling, but twenty two persons completed the questionnaire. Finally, data analysis was carried out using the Thurstone Method. Results. A scale was obtained, which includes factors mentioned, from greater to lesser impact to stop breastfeeding: physical pain (Z = 0.561), sense of self-efficacy (Z = 0.44), return to work (Z = 0.105), perception of low milk production (Z = -0.07), need for help (Z = -0.07), tiredness (Z = -0.17) and breastfeeding in public (Z = -1.13). Conclusions. The main factors for mother to cessation breastfeeding are pain and self-efficacy. It’s possible to think that breastfeeding support can help mothers to deal with pain and self-confidence to breastfeed. Keywords: Breastfeeding; attitude; risk factors. |
1. INTRODUCCIÓN
La leche materna se reconoce a nivel mundial como el alimento más nutritivo para el recién nacido y el lactante, recomendando la Organización Mundial de la Salud la lactancia materna exclusiva durante los primeros seis meses y, a partir de esa edad, la continuación de la lactancia materna junto con la alimentación complementaria (1). La lactancia materna presenta múltiples bondades para la salud de cada miembro de la díada, madre y lactante (2,3). No obstante, a nivel global las tasas de lactancia materna son bajas. De acuerdo con la OMS, entre 2015 y 2020, el 44 % de los lactantes a nivel mundial fueron alimentados con lactancia materna exclusiva (4). En lo que respecta a España, el 74 % de los lactantes fueron alimentados con lactancia materna exclusiva las seis primeras semanas tras su nacimiento, cayendo las cifras progresivamente cerca del 40 % a los seis meses (5).
El tipo de alimentación que la madre ofrece a su descendencia puede estar influenciado por complejos factores físicos, sociales y emocionales, algunos de los cuales pueden derivar en dificultades desde los primeros meses después del parto y constituir un reto para la prolongación de la lactancia (6). En este sentido, la evidencia sugiere que las madres pueden interrumpir precozmente la lactancia por las dificultades encontradas más que por su propia elección (7). Entre los factores encontrados en la literatura que se han descrito como condicionantes de la continuación de la lactancia materna, caben destacar los siguientes:
• El dolor, derivado de dificultades con la técnica de lactancia o procesos fisiopatológicos que pueden concurrir durante la etapa de lactancia materna, tanto en la fase de instauración como de mantenimiento de la misma (grietas, congestión mamaria, mastitis, etc.) (8-10).
• La autoeficacia para la conducta de amamantar, referida a la percepción de la madre sobre la propia capacidad para realizar la conducta de amamantamiento. Una madre tiene una mayor autoeficacia cuando experimenta que dar el pecho es una experiencia satisfactoria, pide ayuda cuando la precisa y está segura de que el lactante está alimentándose correctamente, entre otros aspectos (11). La literatura muestra que una mayor autoeficacia está relacionada con una mayor duración de la lactancia materna. Al contrario, una pobre autoeficacia implica una menor autoconfianza para la lactancia materna, representando dificultades de adaptación física y psicológica, que puede derivar en un destete precoz o el cese de la lactancia materna exclusiva (12-16). Es importante señalar que la autoeficacia para la conducta de amamantar está influenciada negativamente por aspectos como el estado de ansiedad posparto y el estado de ánimo negativo, variables que además correlacionan positivamente con mayores dificultades para la lactancia materna (17-22).
• La percepción de baja producción de leche. De forma generalizada, las madres pueden percibir que el calostro no es suficiente para alimentar al recién nacido los primeros días. Igualmente, en la fase de mantenimiento, puede estar presente la percepción de que no se produce la suficiente leche y que, si bien puede ser una realidad, es necesario observar indicadores fiables sobre la adecuada producción de leche materna (6,23-24).
• El cansancio puede ser también un factor condicionante en algunos casos. El puerperio es una etapa de especial vulnerabilidad por todos los cambios que el nacimiento de un nuevo ser implica en la estructura de vida familiar a todos los niveles. Si sumamos al cansancio otros estresores que afecten el bienestar físico y emocional de la madre, puede convertirse en un factor de riesgo que, si bien no tiene por qué condicionar el tipo de alimentación, es factible que suponga un mayor riesgo de la interrupción de una lactancia basada exclusivamente en leche materna (25-26).
• El regreso al trabajo es uno de los factores sociales que influyen en el cese de la lactancia materna exclusiva o la interrupción de la lactancia materna. En la literatura, se mencionan los siguientes factores relacionados con la disminución de la duración de la lactancia materna: trabajar a tiempo completo, la inflexibilidad horaria, la falta de una sala de lactancia en el lugar de trabajo, así como una nevera para la conservación adecuada de la leche materna extraída (24,27).
• El apoyo adecuado en el contexto de la lactancia materna juega un papel importante en la promoción de la misma y en proporcionar confianza y seguridad a las madres, tanto durante la estancia hospitalaria como después del alta domiciliaria (28). Un reciente estudio indica que se necesita identificar con mayor exactitud los componentes de intervenciones efectivas para mejorar la práctica de la lactancia y señala que el apoyo adecuado puede ser formal o informal, y puede ser ofrecido por múltiples medios: cara a cara, por teléfono, mediante tecnologías digitales o una combinación de medios (29).
• El papel de las creencias sobre la lactancia materna es un factor clave para decidir sobre el tipo de alimentación del lactante. En esta línea, la lactancia podría verse dificultada por la creencia en torno a que debe ser realizada en un ámbito privado (30). Hay estudios que indican que el malestar asociado a la idea de amamantar en público podría ser una razón para decidir no iniciar la lactancia materna, planificar una duración más corta de la misma o bien administrar la leche materna en biberón cuando se encuentran fuera de casa (31-32).
El concepto de actitud hace referencia a la reacción evaluativa favorable o desfavorable hacia algún asunto particular, y de ella derivan una serie de creencias, sentimientos y comportamientos (33). A este respecto, la lactancia materna es una etapa que no está exenta de dificultades, y cada madre puede tener una determinada actitud y forma de afrontamiento. En 1928, un psicólogo norteamericano, Louis Leon Thurstone, desarrolló un método para medir actitudes que ha dado lugar a un tipo de escala que lleva su nombre. La escala de actitud tipo Thurstone implica comparar por pares la actitud hacia un conjunto de factores y, tras el análisis correspondiente, construir una escala de intervalo con dichos factores, ordenados según el grado de favorabilidad hacia cada uno de ellos (34).
El objetivo del presente trabajo es conocer la actitud de las mujeres hacia los factores mencionados, que será representada gráficamente en un continuo psicológico, con el fin de valorar qué aspectos pueden interferir de forma negativa en la práctica de la lactancia materna y valorar qué intervenciones pueden llevarse a cabo en la práctica asistencial de forma que impacten positivamente en el bienestar del binomio madre-lactante.
2. MATERIAL Y MÉTODOS
El primer paso del método de Thurstone (35) es elaborar un cuestionario de comparaciones binarias, cuyo número total de enunciados va a depender del número de factores seleccionados. Se seleccionaron siete factores por su repercusión sobre la duración de la lactancia materna. Puede verse el cuestionario en el anexo 1. El número total de combinaciones binarias que se pueden establecer con siete factores es de 21, que corresponde al número de enunciados. Al cuestionario se añadieron las instrucciones de cumplimentación y una breve descripción sobre los siete factores.
En cuanto a la cumplimentación del cuestionario, los sujetos de la muestra tenían que comparar los dos factores que figuraban en cada una de las 21 filas de enunciados, y señalar con un aspa cuál de los dos consideran más favorable para interrumpir la lactancia materna.
En cuando a la descripción de los factores, se definieron de la siguiente forma:
• Cansancio: sensación subjetiva de falta de sueño o fatiga.
• Ayuda profesional: necesidad de contar con ayuda de sanitarios especializados en la fase de instauración o mantenimiento de la lactancia materna.
• Regreso al trabajo: preocupación por compaginar la actividad profesional con la continuación de la lactancia materna.
• Amamantamiento en público: referido a la creencia de que la lactancia materna es privada y puede producir sensación de malestar el hecho de amamantar en presencia de terceros.
• Percepción de hipogalactia: percepción subjetiva de que no se produce suficiente leche para alimentar adecuadamente al lactante.
• Dolor: sensación subjetiva de malestar por motivos como problemas con el agarre, grietas, congestión mamaria, mastitis, perlas de leche, etc.
• Autoeficacia: percepción de la propia habilidad para realizar la conducta de amamantamiento.
Mediante muestreo no probabilístico, se reclutó una muestra de 30 mujeres en el tercer trimestre de embarazo, las cuales acudían a la consulta de fisiopatología fetal en un centro sanitario del Servicio Madrileño de Salud. Concretamente, se realizó un muestreo de tipo consecutivo, reclutando los casos según su llegada a la consulta y siempre que voluntariamente quisieran participar en el estudio. El cuestionario fue autoadministrado. Del total de la muestra seleccionada, 22 mujeres cumplimentaron el cuestionario de forma completa y adecuada. Se eliminaron los cuestionarios que no fueron completados en su totalidad.
Se aplicó a mujeres a final de la gestación con el fin de controlar posibles variables de confusión que se pueden presentar en el periodo de posparto inmediato y contaminar los resultados, como son los problemas del recién nacido que impliquen una mayor posibilidad de administrar suplementos de leche de fórmula por indicación médica como hipoglucemia, patologías que requieran el ingreso del recién nacido en el Servicio de Neonatología y problemas orofaciales, entre otros.
El análisis de los datos se realizó según el método de comparaciones binarias de Thurstone, para finalmente concluir con la construcción de la escala de actitud hacia los factores valorados, organizados de mayor a menor importancia en cuanto a su repercusión en la práctica de la lactancia materna.
3. RESULTADOS
De la muestra de 30 mujeres, 8 no cumplimentaron el cuestionario correctamente. Los errores de cumplimentación se debían a que en algunos enunciados se marcaron ambos factores de la combinación y, en otros, ninguno de ellos.
La Tabla 1 recoge las observaciones directas o frecuencias absolutas. Dicha matriz muestra el número de sujetos que ha elegido el factor de la columna, frente al factor de la fila, como importante para la continuación de la lactancia. El total refleja la suma de cada columna.
La Tabla 2 muestra los factores reordenados según la suma de frecuencias de la tabla anterior, y las frecuencias relativas (proporciones), resultado de dividir cada frecuencia absoluta entre el número de participantes de la muestra (22 participantes).
Tabla 1. Matriz de frecuencias
|
Cansancio |
Trabajo |
Ayuda |
Público |
Leche |
Dolor |
Autoeficacia |
|
|
Cansancio |
—— |
18 |
12 |
4 |
12 |
16 |
14 |
|
Trabajo |
4 |
—- |
7 |
6 |
13 |
17 |
13 |
|
Ayuda |
10 |
15 |
—- |
4 |
11 |
12 |
18 |
|
Público |
18 |
16 |
18 |
—- |
17 |
22 |
20 |
|
Leche |
10 |
9 |
11 |
5 |
—- |
14 |
13 |
|
Dolor |
6 |
5 |
10 |
0 |
8 |
—- |
12 |
|
Autoeficacia |
8 |
9 |
4 |
2 |
9 |
10 |
—- |
|
Total |
56 |
72 |
62 |
21 |
70 |
91 |
90 |
Tabla 2. Matriz de proporciones
|
Dolor |
Autoeficacia |
Trabajo |
Leche |
Ayuda |
Cansancio |
Público |
|
|
Dolor |
0,5 |
0,54 |
0,22 |
0,36 |
0,45 |
0,27 |
0 |
|
Autoeficacia |
0,45 |
0,5 |
0,40 |
0,40 |
0,18 |
0,36 |
0,09 |
|
Trabajo |
0,77 |
0,59 |
0,5 |
0,59 |
0,31 |
0,18 |
0,27 |
|
Leche |
0,63 |
0,59 |
0,40 |
0,5 |
0,5 |
0,45 |
0,22 |
|
Ayuda |
0,54 |
0,81 |
0,68 |
0,5 |
0,5 |
0,45 |
0,18 |
|
Cansancio |
0,72 |
0,63 |
0,81 |
0,54 |
0,54 |
0,5 |
0,18 |
|
Público |
1 |
0,90 |
0,72 |
0,77 |
0,81 |
0,81 |
0,5 |
La Tabla 3 muestra las puntuaciones típicas correspondientes a cada proporción de la matriz anterior. La media aritmética de cada columna corresponde al valor de la escala.
Tabla 3. Matriz Z de puntuaciones típicas y valores de la escala de intervalo
|
Dolor |
Autoeficacia |
Trabajo |
Leche |
Ayuda |
Cansancio |
Público |
|
|
Dolor |
0,01 |
0,11 |
-0,75 |
-0,35 |
-0,11 |
-0,6 |
-3,49 |
|
Autoeficacia |
-0,11 |
0,01 |
-0,23 |
-0,23 |
-0,90 |
-0,35 |
-1,32 |
|
Trabajo |
0,70 |
0,23 |
0,01 |
0,23 |
-0,49 |
-0,90 |
-0,61 |
|
Leche |
0,30 |
0,23 |
-0,23 |
0,01 |
0,01 |
-0,11 |
-0,77 |
|
Ayuda |
0,11 |
0,88 |
0,47 |
0,01 |
0,01 |
-0,11 |
-0,89 |
|
Cansancio |
0,59 |
0,34 |
0,88 |
0,11 |
0,11 |
0,01 |
-0,89 |
|
Público |
2,33 |
1,29 |
0,59 |
0,74 |
0,88 |
0,88 |
0,01 |
|
Suma Z |
3,93 |
3,09 |
0,74 |
0,52 |
-0,49 |
-1,18 |
-7,96 |
|
Media Z |
0,561 |
0,44 |
0,105 |
0,07 |
-0,07 |
-0,17 |
-1,13 |
|
Escala |
1,69 |
1,57 |
1,24 |
1,2 |
1,06 |
0,96 |
0 |
Para una mejor comprensión, se eliminaron los valores negativos de la escala, de forma que el menor valor obtenido en la escala comience en el valor cero. Para ello, se suma el valor más bajo (-1,13) en valor absoluto (1,13) a cada valor obtenido. A partir de estos valores se construye una escala que muestra tanto el orden de los factores como la distancia entre ellos. Por ejemplo, el dolor y la autoeficacia tienen valores próximos en la escala (ambos presentan puntos más salientes en la periferia del heptágono). Cuanto más en el interior del heptágono se encuentre el valor del factor, menor influencia tiene el factor sobre la lactancia materna.
En el siguiente gráfico (Figura 1), se muestra el escalamiento obtenido por orden de mayor a menor dificultad para la lactancia materna: dolor físico, sentido de autoeficacia, regreso al trabajo, percepción de baja producción de leche, necesidad de ayuda, cansancio y amamantamiento en público.
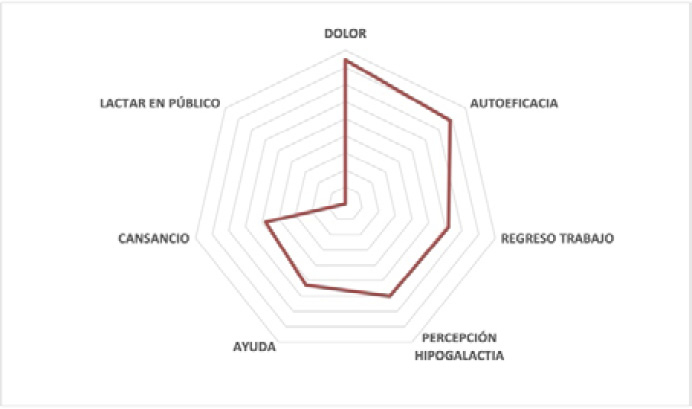
Figura 1. Resultado gráfico del escalamiento de factores.
4. DISCUSIÓN
Del análisis de los datos se obtiene una gráfica con unos puntos salientes que hacen referencia a la importancia que las mujeres otorgaron a cada factor en cuanto a su percepción sobre el grado en que puede dificultar la práctica de la lactancia materna. Es importante destacar que se trata de una escala de actitudes, en la que los factores están representados a lo largo de un continuo psicológico. De esta forma, es posible saber cuánto distan, en ese continuo psicológico, cada uno de los factores con respecto a los demás.
El dolor y la baja autoeficacia figuran como los factores con mayor valor en la escala, lo que significa que son los principales factores que impactarían negativamente en la práctica de la lactancia materna. Dicho de otro modo, el control del dolor y una adecuada autoeficacia percibida serían factores de protección para la práctica de la lactancia materna. Resulta interesante señalar a este respecto que hay estudios que reflejan que el dolor no resuelto durante la lactancia puede afectar negativamente la autoeficacia para la conducta de amamantamiento (36). Estos resultados son coherentes con otros estudios, en los que se encuentra que el dolor asociado a la lactancia materna es uno de los principales factores para abandonar la lactancia materna (37) y que la autoeficacia para la práctica de la lactancia materna favorece la continuación de la misma (38). Teniendo en cuenta estas dos dificultades, es importante proporcionar conocimientos y habilidades necesarias para un mejor autocontrol del dolor, así como reforzar la confianza de las madres en sus habilidades para amamantar (28,36-38).
Sigue en importancia la vuelta al trabajo, siendo un factor social también determinante en la continuación de la lactancia, exclusiva y no exclusiva. Es plausible pensar que la conciliación de la lactancia materna con el trabajo profesional y el conocimiento de las técnicas de extracción de leche y su conservación favorecen la decisión materna en torno a la continuación de la práctica de la lactancia materna. En este aspecto, la información y la educación sobre lactancia materna adaptada a cada caso podría contribuir a crear alternativas eficaces para su prolongación. Por otro lado, en la literatura se enfatiza la necesidad de promocionar políticas que apoyen la lactancia en el lugar de trabajo (39).
El siguiente factor es la percepción de baja producción de leche. Este factor es un hecho generalizado en las madres lactantes, tanto en la fase de instauración como en la de mantenimiento de la lactancia. En este punto, cabría resaltar la necesidad de explicar a las madres indicadores objetivos positivos de que el lactante esté recibiendo la cantidad de leche que necesita, así como de signos que alerten a la madre de una verdadera hipogalactia. Proveer a las madres conocimientos en este factor se encuentra en la literatura que refuerza su habilidad para amamantar (40).
La necesidad de ayuda profesional es uno de los factores al que menos importancia confieren las madres encuestadas. Este resultado podría deberse a que conozcan recursos de ayuda disponibles en la comunidad y/o en su propia red de apoyo. Por otro lado, hay estudios que destacan la importancia de que los profesionales brinden apoyo y atención a la lactancia basada en la evidencia y ofrezcan soluciones a los problemas relativos a la lactancia de forma individualizada (41).
Por último, los dos factores que parecen interferir en menor grado sobre la continuación de la lactancia materna son el cansancio y el amamantamiento en público, no siendo factores determinantes de las decisiones tomadas en torno a la alimentación basada en leche materna.
La fortaleza de este estudio radica en ser una aportación novedosa, ya que no se han encontrado en la literatura otros estudios que versen sobre la construcción de escalas de actitud en el ámbito de la lactancia materna. En general, este tipo de estudios confieren información privilegiada, pues ofrecen una idea más esclarecedora sobre la actitud favorable o desfavorable de las madres hacia las dificultades encontradas en la práctica de la lactancia. Además, es conveniente señalar que los resultados encontrados reflejan la necesidad de reflexionar sobre el abordaje de la lactancia materna tanto desde la esfera física como emocional.
La principal debilidad del estudio radica en un aspecto metodológico, el tamaño de la muestra. Por cuestiones organizativas y asistenciales no fue posible generar una muestra mayor. No obstante, consideramos que este hecho (tamaño muestral pequeño) no resulta crítico, puesto que el objetivo fue realizar un escalamiento de actitudes. Parece plausible pensar que, en caso de un tamaño de muestra mayor, podría observarse con mayor claridad la distancia psicológica entre factores.
De cara a líneas futuras de investigación, se realza la necesidad de incluir el análisis de factores psicológicos y emocionales, además de los relativos a la esfera puramente física de la persona, para un mejor conocimiento de los estresores que impactan en el bienestar global de las madres, del binomio madre-lactante y del núcleo familiar. También se considera que tiene interés la elaboración de una escala de actitudes en una muestra de mujeres que se encuentren en el postparto tardío para valorar las principales dificultades que pueden influir de forma negativa en la lactancia materna en esta etapa.
5. CONCLUSIONES
El dolor y a autoeficacia son las dos principales barreras modificables percibidas por las madres como condicionantes de la continuación de la lactancia materna. Las actitudes se adquieren en función de la experiencia y también se pueden modificar, por lo que es razonable pensar que la provisión adecuada de conocimientos y habilidades puede favorecer positivamente el afrontamiento de estas dificultades, con el fin de prolongar la lactancia materna.
6. BIBLIOGRAFÍA
1. World Health Organization. World Health Statistics 2013. Geneva: World Health Organization; 2013.
2. Victora CG, Bahl R, Barros AJD, França GVA, Horton S, Krasevec J et al. Breastfeeding in the 21st century: epidemiology, mechanisms, and lifelong effect. Lancet. 2016;387(10017):475-90. DOI: 10.1016/S0140-6736(15)01024-7
3. Horta BL, Bahl R, Martines JC, Victora CG. Evidence on the long-term effects of breastfeeding: systematic reviews and meta-analyses. Geneva: World Health Organization; 2007.
4. World Health Organization, the United Nations Children’s Fund. Indicators for assessing infant and Young child feeding practices: definitions and measurement methods. Geneva: World Health Organization and the United Nations Children’s Fund; 2021.
5. Instituto Nacional de Estadística. Determinantes de salud: sobrepeso, consumo de fruta y verdura, tipo de lactancia, actividad física. Madrid: Instituto Nacional de Estadística; 2021.
6. Gianni ML, Bettinelli ME, Manfra P, Sorrentino G, Bezze E, Plevani L et al. Breastfeeding difficulties and risk for early breastfeeding cessation. Nutrients. 2019;11(10):2266. DOI: 10.3390/nu11102266.
7. Dennis CL. Breastfeeding initiation and duration: 1990-2000 literature review. J Obstet Gynecol Neonatal Nurs. 2002; 31:12-32. DOI: 10.1111/j.1552-6909.2002.tb00019.x
8. Brown A, Arnott B. Breastfeeding duration and early parenting behaviour: the importance of an infant-led, responsive style. PloS One. 2014;9(2):1-7. DOI: 10.1371/journal.pone.0083893
9. Buck ML, Amir LH, Cullinane M, Donath SM. Nipple pain, damage, and vasospasm in the first 8 weeks postpartum. Breastfeed Med. 2014;9(2):56-62. DOI: 10.1089/bfm.2013.0106
10. Watkins S, Meltzer-Brody S, Zolnoun D, Stuebe A. Early breastfeeding experiences and postpartum depression. Obstet Gynecol. 2011;118(2 Pt 1):214-21. DOI: 10.1097/AOG.0b013e3182260a2d
11. Dennis CL. Theoretical underpinnings of breastfeeding confidence: a self-efficacy framework. J Hum Lact. 1999;15(3):195-201. DOI: 10.1177/089033449901500303
12. Henshaw EJ, Fried R, Siskind E, Newhouse L, Cooper M. Breastfeeding self-efficacy, mood, and breastfeeding outcomes among primiparous women. J Hum Lact. 2015;31(3):511-8. DOI: 10.1177/0890334415579654
13. Loke AY, Chan LK. Maternal breastfeeding self-efficacy and the breastfeeding behaviors of newborns in the practice of exclusive breastfeeding. J Obstet Gynecol Neonatal Nurs. 2013;42(6):672-84. DOI: 10.1111/1552-6909.12250
14. Zubaran C, Foresti K. The correlation between breastfeeding self-efficacy and maternal postpartum depression in southern Brazil. Sex Reprod Healthc. 2013;4(1):9-15. DOI: 10.1016/j.srhc.2012.12.001
15. Haga SM, Ulleberg P, Slinning K, Kraft P, Steen TB, Staff A. A longitudinal study of postpartum depressive symptoms: multilevel growth curve analyses of emotion regulation strategies, breastfeeding self-efficacy, and social support. Arch Womens Ment Health. 2012;15(3):175-84. DOI: 10.1007/s00737-012-0274-2
16. Ahmed S, Taha E, Elsharkawy A. Relationship between exclusive breastfeeding self-efficacy and mothers’ practices. Alexandria Scientific Nursing Journal. 2022;24(3):99-113. DOI: 10.21608/asalexu.2022.267759
17. Fallon V, Groves R, Halford JC, Bennett KM, Harrold JA. Postpartum anxiety and infant-feeding outcomes: A systematic review. J Hum Lact. 2016;32(4):740-58. DOI: 10.1177/0890334416662241
18. Vieira ES, Caldeira NT, Eugênio DS, Lucca MMD, Silva IA. Breastfeeding self-efficacy and postpartum depression: A cohort study. Rev Lat Am Enfermagem. 2018;6(26):1-8. DOI: 10.1590/1518-8345.2110.3035
19. Field T. Postnatal anxiety prevalence, predictors and effects on development: A narrative review. Infant Behav Dev. 2018;51:24-32. DOI: 10.1016/j.infbeh.2018.02.005
20. Dennis CL. The breastfeeding self-efficacy scale: psychometric assessment of the short form. J Obstet Gynecol Neonatal Nurs. 2003;32(6):734-44. DOI: 10.1177/0884217503258459
21. Britton J. Postpartum anxiety and breast feeding. J Reprod Med. 2007;52:689-95. PMID: 17879829
22. Butler MS, Young SL, Tuthill EL. Perinatal depressive symptoms and breastfeeding behaviors: a systematic literature review and biosocial research agenda. J Affect Disord. 2021;283:441-71. DOI: 10.1016/j.jad.2020.11.080
23. Whitten D. A precious opportunity: Supporting women with concerns about their breastmilk supply. AJMH. 2013;25:112-26.
24. Brown CR, Dodds L, Legge A, Bryanton J, Semenic S. Factors influencing the reasons why mothers stop breastfeeding. Can J Public Health. 2014;105(3):179-85. DOI: 10.17269/cjph.105.4244
25. Callahan S, Séjourné N, Denis A. Fatigue and breastfeeding: an inevitable partnership? J Hum Lact. 2006;22(2):182-7. DOI: 10.1177/0890334406286972
26. Gagnon AJ, Leduc G, Waghorn K, Yang H, Platt RW. In-hospital formula supplementation of healthy breastfeeding newborns. J Human Lact. 2005;21(4):397-405. DOI: 10.1177/0890334405280835
27. Dutheil F, Méchin G, Vorilhon P, Benson AC, Bottet A, Clinchamps M et al. Breastfeeding after Returning to Work: A Systematic Review and Meta-Analysis. Int J Environ Res Public Health. 2021;18(16):8631. DOI: 10.3390/ijerph18168631
28. Hannula L, Kaunonen M, Tarkka MT. A systematic review of professional support interventions for breastfeeding. J Clin Nurs. 2008;17(9):1132-43. DOI: 10.1111/j.1365-2702.2007.02239.x
29. Gavine A, Shinwell SC, Buchanan P, Farre A, Wade A, Lynn F et al. Support for healthy breastfeeding mothers with healthy term babies. Cochrane Database of Systematic Reviews. 2022;25;10(10):CD001141. DOI: 10.1002/14651858
30. Galler JR, Harrison RH, Ramsey F, Chawla S, Taylor J. Postpartum feeding attitudes, maternal depression, and breastfeeding in Barbados. Infant Behav Dev. 2006;29(2):189-203. DOI: 10.1016/j.infbeh.2005.10.005
31. Scott JA, Kwok YY, Synnott K, Bogue J, Amarri S, Norin E et al. A comparison of maternal attitudes to breastfeeding in public and the association with breastfeeding duration in four European countries: results of a cohort study. Birth. 2015;42(1):78-85. DOI: 10.1111/birt.12138
32. Amir LH. Breastfeeding in public: “You can do it?”. Int Breastfeed J. 2014;9:187. DOI 10.1186/s13006-014-0026-1
33. Quiles del Castillo MN, Morera Bello MD, Rodríguez Torres R. Psicología social: Procesos interpersonales. Madrid: Pirámide; 1998.
34. Thurstone LL. Attitudes can be measured. Am J Sociol. 1928;33(4):529-54. DOI: 10.1086/214483
35. Arce C. Técnicas de construcción de escalas psicológicas. Madrid: Síntesis; 1994.
36. Francis J, Russell B, Lucas R. Exclusive breastfeeding at 6 weeks related to pain self-management, emotion and self-efficacy: A secondary analysis of a pilot randomized control trial. MedRxiv. 2020. DOI: 10.1101/2020.09.28.20195198
37. Lucas R, Zhang Y, Walsh SJ, Evans H, Young E, Starkweather A. Efficacy of a Breastfeeding Pain Self-Management Intervention: A Pilot Randomized Controlled Trial. Nurs Res. 2019;68(2):E1-E10. DOI: 10.1097/NNR.0000000000000336
38. Meedya S, Fahy K, Kable A. Factors that positively influence breastfeeding duration to 6 months: A literature review. Women Birth. 2010;23(4):135-45. DOI: 10.1016/j.wombi.2010.02.002
39. Vilar M, Hernández S, Ancira M, Burrola S, Ferre I, Omaña I, Pérez C. Breastfeeding at workplace: A systematic review of interventions to improve workplace environments to facilitate breastfeeding among working women. Int J Equity Health. 2021;20(1):110. DOI: 10.1186/s12939-021-01432-3
40. Huang Y, Liu Y, Yu XY, Zeng TY. The rates and factors of perceived insufficient milk supply: A systematic review. Matern Child Nutr. 2022;18(1):e13255. DOI: 10.1111/mcn.13255
41. Blixt I, Johansson M, Hildingsson I, Papoutsi Z, Rubertsson C. Women’s advice to healthcare professionals regarding breastfeeding: “Offer sensitive individualized breastfeeding support”- an interview study. Int Breastfeed J. 2019;14(1):51. https://doi.org/10.1186/s13006-019-0247-4
Anexo 1. Cuestionario, 21 combinaciones binarias
|
Cansancio |
Necesitar ayuda |
||
|
Regreso al trabajo |
Dar de mamar en público |
||
|
Necesitar ayuda |
Regreso al trabajo |
||
|
Regreso al trabajo |
Dolor |
||
|
Dar de mamar en público |
Percepción de leche insuficiente |
||
|
Dar de mamar en público |
Cansancio |
||
|
Dar de mamar en público |
Necesitar ayuda |
||
|
Percepción de leche insuficiente |
Regreso al trabajo |
||
|
Necesitar ayuda |
Percepción de leche insuficiente |
||
|
Cansancio |
Regreso al trabajo |
||
|
Dolor |
Necesitar ayuda |
||
|
Creer que no lo hago bien |
Necesitar ayuda |
||
|
Cansancio |
Dolor |
||
|
Dar de mamar en público |
Dolor |
||
|
Dar de mamar en público |
Creer que no lo hago bien |
||
|
Percepción de leche insuficiente |
Cansancio |
||
|
Creer que no lo hago bien |
Regreso al trabajo |
||
|
Creer que no lo hago bien |
Cansancio |
||
|
Percepción de leche insuficiente |
Dolor |
||
|
Creer que no lo hago bien |
Percepción de leche insuficiente |
||
|
Dolor |
Creer que no lo hago bien |